新版乳腺癌诊疗指南(2022年版)发布
乳腺癌是女性常见的恶性肿瘤之一,发病率位居女性恶性肿瘤的首位,严重危害妇女的身心健康。目前,通过采用综合治疗手段,乳腺癌已成为疗效最佳的实体肿瘤之一。
为进一步提高乳腺癌诊疗规范化水平,提高医疗机构乳腺癌诊疗水平,改善乳腺癌患者预后,保障医疗质量和医疗安全,国家卫生健康委委托有关单位修订了《乳腺癌诊疗指南(2022年版)》(以下简称《指南》)。
以下是《指南》的部分要点:
一、乳腺癌筛查
乳腺癌筛查分为群体筛查和机会性筛查,其最终目的是降低人群乳腺癌的死亡率。建议对乳腺癌高危人群提前进行筛查(小于40岁),筛查间期推荐每年1次,筛查手段整体原则应联合乳腺X线检查和乳腺超声,必要时还可以应用MRI等影像学手段。
乳腺癌高危人群符合以下3个条件:1.有明显的乳腺癌遗传倾向者(见下段基因检测标准);2. 既往有乳腺导管或小叶不典型增生或小叶原位癌(lobular carcinoma in situ,LCIS)的患者;3. 既往行胸部放疗。
二、诊断
应当结合患者的临床表现、体格检查、影像学检查、组织病理学等进行乳腺癌的诊断和鉴别诊断。
三、组织病理学诊断
病理学诊断是乳腺癌确诊和治疗的依据。规范化的乳腺癌病理诊断报告不仅需要提供准确的病理诊断,还需要提供正确、可靠的与乳腺癌治疗方案选择、疗效预测和预后判断相关的标志物检测结果。进行病理学诊断时,临床医师需提供完整、确切的临床情况,以及合格、足量、完整的组织标本。
四、鉴别诊断
鉴别诊断时需要详细地询问病史和仔细地体格检查,并结合影像学检查(乳腺超声、乳腺X线摄影及乳腺磁共振等),最后还需要细胞学和/或病理组织学检查明确诊断。
临床查体可触及肿块的乳腺癌约占80%,可以进行外科手术活检行病理组织学诊断,在有条件的医院可借助穿刺活检尽快明确诊断。但临床触诊阴性的乳腺癌增加了诊断的困难,需借助影像学定位进行病灶穿刺,或在乳腺X线技术引导下放置金属定位线,再经外科切除活检明确诊断。
五、治疗
乳腺癌应采用综合治疗的原则,根据肿瘤的生物学行为和患者的身体状况,联合运用多种治疗手段,兼顾局部治疗和全身治疗,以期提高疗效和改善患者的生活质量。 其中,乳腺癌手术范围包括乳腺和腋窝淋巴结两部分。乳腺手术有肿瘤扩大切除和全乳切除。腋窝淋巴结可行SLNB和腋窝淋巴结清扫,除原位癌外均需了解腋窝淋巴结状况。选择手术术式应综合考虑肿瘤的临床分期和患者的身体状况。
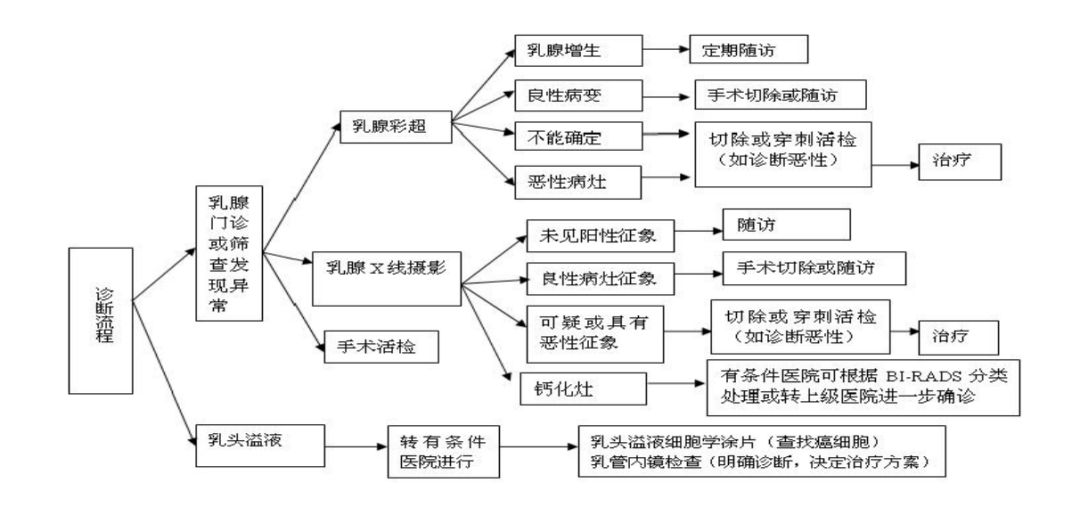
六、诊疗流程
(一)诊断流程
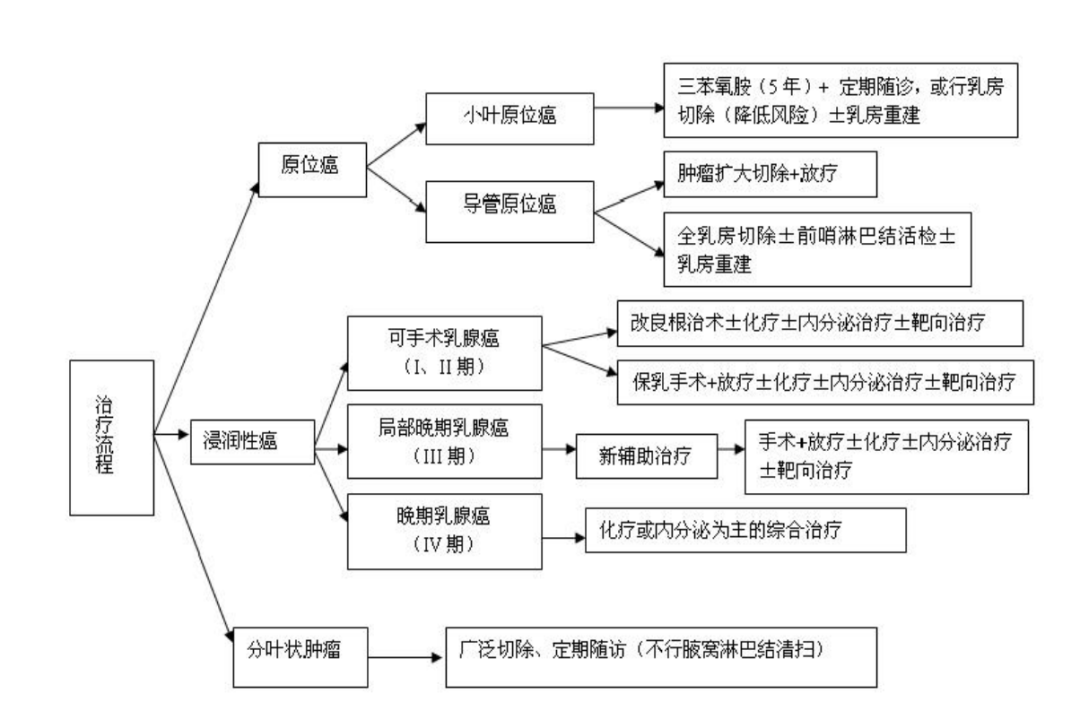
(二)治疗流程
七、随访
(一)临床体检:最初 2 年每 4~6 个月 1 次,其后 3年每 6 个月 1 次,5 年后每年 1 次。
(二)乳腺超声:每6个月1次。
(三)乳腺X线摄影:每年1次。
(四)X线胸片或胸部CT:每年1次。
(五)腹部超声:每6个月1次,3年后改为每年1次。
(六)存在腋窝淋巴结转移4个以上等高危因素的患者,行基线骨显像检查,全身骨显像每年1次,5年后可改为每2年1次。
(七)血常规、血液生化、乳腺癌标志物的检测每6个月1次,3年后每年1次。
(八)应用他莫昔芬的患者每年进行1次盆腔检查。
1、凡本网所有原始/编译文章及图片、图表的版权均属微生物安全与健康网所有,未经授权,禁止转载,如需转载,请联系取得授权后转载。
2、凡本网未注明"信息来源:(微生物安全与健康网)"的信息,均来源于网络,转载的目的在于传递更多的信息,仅供网友学习参考使用并不代表本网同意观点和对真实性负责,著作权及版权归原作者所有,转载无意侵犯版权,如有侵权,请速来函告知,我们将尽快处理。
3、转载请注明:文章转载自www.mbiosh.com
联系方式:020-87680942

